【寄稿コラム】健診データをアンチエイジングに活用する栄養療法
本記事は、株式会社菊医会/ジャパン・メディカル・ソサエティの了承のもと、『月刊JMS』2017年3月号の記事「健診データをアンチエイジングに活用する栄養療法」を転載したものです。
新宿溝口クリニックの溝口徹院長は、「多種多様の薬を使用しても病気のコントロールができない」、「人間ドックや健康診断で『異常なし』にもかかわらず体調がおもわしくない」などの患者に対してオーソモレキュラー(Orthomolecular)と呼ばれる栄養療法的な視点からの治療――適切な食事や、サプリメント・点滴・糖質コントロール――を導入し、治療実績を積み上げてきた。
医療セミナーにおいて溝口氏は、“医師ができる健康指導の新しいかたち”として自ら実践する医療をわかりやすく開示。ここでその一端を紹介する。
医師による健康指導の新しいかたちを提案
テレビ、インターネット、新聞、雑誌などさまざまなメディアで栄養関連の情報やサプリメント、機能性食品などの情報が出てきているが、これらの健康への効果について不安をもつ一般生活者は多い。溝口氏は、「無条件に医療従事者を栄養の専門家と考える生活者は多く、とくに食事やサプリメントなどへの疑問に対し、医師は人の生体や病態に対する機序を熟知する者として、より深く広い見地から適切な情報を提供してくれる相談相手として期待されている」と語る。
こうした疑問に溝口氏は「科学的に正しいことが立証されている情報の収集とその情報提供に努めるべき」とし、「患者さんは“私はどんな食生活をすればいいのか”という根源的な問いへの答えを待っている。私たちは健診などで得られた検査データを参考にしながら、自身の知識と経験に基づき、各々の患者さんに応じた食事・栄養指導を行っていくべき」と医師ができる健康指導のあり方を示した。
また、「患者さんは結果を求めてくる。私たちが行う治療や指導を患者さんに継続的に実践していただくことで、検査データの改善や日々の健康感の高まりなど患者さんに実質的な効果をもたらす必要がある」と治療に対する結果に責任をもって臨む必要性を強調した。
健診データを最大限に活用する
同施設、同一条件で実施した3年程度の健診データの推移から、その後の栄養状態の推移がかなり予想できることから、初診患者が人間ドックや健診のデータを保有する場合、溝口氏は必ずその持参をお願いするという。
健診データについて溝口氏は、「検査値を基準値レベルで見ていては評価ができないものがある」とし、「タンパク質」「鉄」「糖代謝」の3つの視点から新しい評価の指標を示すとともに、老化に伴う筋肉や代謝の低下を防ぐための介入方法を紹介した。
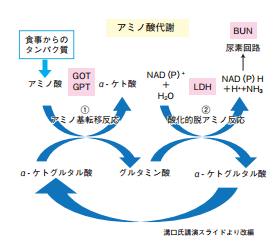
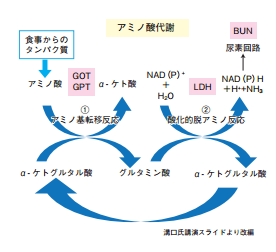
<タンパク質欠乏の診断と治療> 患者の健康状態を読み解く上で重要視する検査項目としてまず溝口氏が挙げたのが、AST(GOT)やALT(GPT)。「これらはトランスアミナーゼと呼ばれ通常では肝機能を評価するマーカーであるが、本来の機能は生体内でタンパク質を合成するために必要なアミノ酸へ作り替える際に必要な酵素である。つまりこの酵素活性が低いときには、タンパク質合成が低下している可能性がある」と自身の見解を示す。
また「タンパク質の代謝を判断するマーカーとして健診の項目にぜひこれも加えてほしい」とし、酸化的脱アミノ反応に関わるLDHと尿素回路に関わるBUNを挙げた。これらの項目を詳細に評価することによってタンパク質の動的平衡を維持するために重要な、異化の過程を評価することが可能になるという(下図)。そして、健診では異常が見つからないがうつ病のため抗うつ薬を多剤服用しているにもかかわらず、これらの数値が基準内ないし低値である患者に、肉・魚・豆・ビタミンB群・ナイアシン等の摂取を指導し、タンパク質代謝を促したところ、症状の改善を見た症例等を紹介した。
<鉄欠乏――新型鉄不足の診断と治療> 次に溝口氏は体内の鉄分状況を評価するマーカーとしてフェリチンを紹介。肝臓、脾臓などに貯蔵されている鉄タンパクであるフェリチンが不足してくると、生体内において血液、筋肉、皮膚内への鉄補給能が低減し、やがてヘモグロビンの減少に至るという。この点から溝口氏はフェリチンがヘモグロビン、赤血球、ヘマトクリットなどよりも選考して鉄分の補給状況を評価できるマーカーであることを示した。
また、「貧血でなければ鉄は足りているという認識は大きな間違いである」とし、鉄不足はさまざまな不定愁訴――動悸、めまい、肩こり、頭痛、皮膚・爪・毛髪・粘膜のトラブル、注意力低下、イライラ感、食欲不振、抑うつ感など――に関与し、近年、こうした症状は「新型鉄不足」と呼称されてきていることを紹介した。そして新型鉄不足患者は赤血球、ヘマトクリット、ヘモグロビンなどの数値に異常がなくても、フェリチンが低値を示す傾向があることを示し、これらの新型鉄不足が疑われる患者に対し、フェリチン値60mg/mlを超えることを目標に鉄剤を中心とする栄養指導を行っていることを紹介した。
<糖代謝の診断と治療> 次に溝口氏が示したのは、近年、テレビ番組などで「血糖値スパイク」として取り上げられ話題になりつつある「食後高血糖」に対する介入のあり方。食後高血糖は食後2時間の血糖値が140mg/dlを超える状態だが、食後、時間が経過した状態で行われる通常の健診では見つけにくい。食後高血糖は空腹時血糖やHbA1cとは独立した血管イベントのリスク因子であり、糖尿患者の治療で血糖値やHbA1cをコントロールしても、食後高血糖があると腎症や網膜症などの糖尿病合併症を進展させてしまうリスクがあることが立証されているという。
これらを踏まえ、溝口氏は、血糖調節障害の診断に際して入念な糖負荷試験を行っていることを紹介。食後15分・30分・60分に血糖やインスリンの値を測定し、その推移を追跡するという。このような検査を行うことで多様な血糖の動きが観察でき、食後高血糖によるインスリンの過剰分泌により生じる反応性低血糖症やうつの原因にもなるといわれるディスグライセミア(低血糖症)など通常の健診であれば見逃してしまう血糖値の乱高下がもたらす疾患を見つけ出せることを症例を交えながら報告した。
さらに、食後高血糖によって尿糖が出やすくなり、1,5-AG(1,5アンヒドログルシトール)が低下してくることを紹介。1,5-AGが20μg/mlを下回ってきたら尿糖が出ている疑いがあるとする自身の見解を示し、1,5-AGを健診に組み込むことで食後血糖を見出しやすくなることを強調していた。
溝口氏はこうした健診データを活用した栄養療法(Orthomolecular)を実践するとともに約1400の医療機関に指導しているという。
詳細については医療機関におけるオーソモレキュラー療法展開をサポートする企業、株式会社MSSのホームページへ
- 【無料ダウンロード資料】> 通信販売・健康食品会社が企業メッセージ発信で差別化を実現する方法
- 【関連コラム】> B2B企業ブランディングの成功手法「成分ブランディング」とは?